Periorale Dermatitis
Sanfte Behandlung der Mundrose. Minimalpflege mit speziellen Cremes beruhigt gereizte Haut und lindert die typischen Bläschen um den Mund.
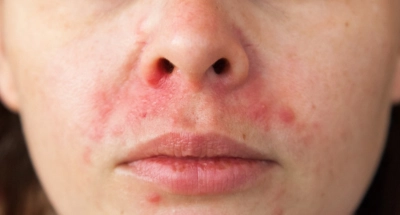
Alles über Periorale Dermatitis (Mundrose)
Expertenantworten zu Diagnose, Behandlung und Pflege
Grundlagen & Diagnose
Die ersten Warnsignale: Periorale Dermatitis beginnt meist mit einem leichten Brennen oder Spannungsgefühl um den Mund. Innerhalb weniger Tage entwickeln sich kleine, rötliche Papeln (Knötchen) oder Pusteln, die an Akne erinnern.
Typische Anfangssymptome:
- Rötung und leichte Schwellung um Mund, Nase oder Augen
- Kleine, gruppierte Bläschen oder Knötchen (1-2mm groß)
- Brennen, Jucken oder Spannungsgefühl
- Trockene, schuppige Haut an den betroffenen Stellen
- Charakteristisch: Ein schmaler, symptomfreier Rand direkt um die Lippen
Periorale Dermatitis vs. Akne:
- Periorale Dermatitis: Keine Mitesser (Komedonen), symmetrische Verteilung um Mund/Nase, brennendes Gefühl
- Akne: Mitesser vorhanden, auch an Stirn/Kinn, fettige Haut, tiefer liegende Knoten
Periorale Dermatitis vs. Rosazea:
- Periorale Dermatitis: Begrenzt auf Mundbereich, jüngere Frauen (20-45), durch Überpflege ausgelöst
- Rosazea: Gesamtes Gesicht betroffen, ältere Patienten (30-60), sichtbare Äderchen, Flush-Symptomatik
Periorale Dermatitis vs. Allergischer Ausschlag:
- Periorale Dermatitis: Entwickelt sich langsam, symmetrisch, kein starker Juckreiz
- Allergie: Plötzliches Auftreten, starker Juckreiz, unregelmäßige Verteilung, oft mit Schwellung
Der Begriff "Stewardessen-Krankheit" entstand in den 1960er Jahren, als die Erkrankung gehäuft bei Flugbegleiterinnen auftrat. Der Grund: Durch das ständige Reisen und die trockene Kabinenluft pflegten sie ihre Haut besonders intensiv.
Die typischen Auslöser der "Überpflege":
- Häufiges Wechseln von Pflegeprodukten
- Verwendung zu vieler Produkte gleichzeitig (Layering)
- Reichhaltige, okklusive Cremes
- Übermäßiger Gebrauch von Make-up
- Cortisonhaltige Cremes (verschlimmern langfristig!)
Behandlung & die "Nulltherapie"
Die Nulltherapie ist der wichtigste Behandlungsschritt! Sie bedeutet den kompletten Verzicht auf ALLE Kosmetikprodukte im Gesicht für mindestens 6-12 Wochen.
Was Sie ab sofort weglassen müssen:
- Alle Gesichtscremes und Seren
- Make-up, Foundation, Concealer
- Reinigungsprodukte (auch "milde"!)
- Sonnencreme (Sonnenschutz durch Meiden der Sonne)
- Gesichtsmasken und Peelings
Was erlaubt ist:
- Reinigung NUR mit lauwarmem Wasser
- Vorsichtiges Abtupfen mit sauberem Handtuch
- Bei extremer Trockenheit: Minimale Menge Vaseline auf rissige Stellen
Brauchen Sie Unterstützung während der Nulltherapie?
Kostenlose Beratung anfordernTypischer Verlauf der Erstverschlimmerung:
Tag 1-3: Leichte Verschlechterung, Spannungsgefühl nimmt zu
Tag 4-10: Höhepunkt der Verschlimmerung! Mehr Pusteln, starke Rötung, Schuppung, extremes Trockenheitsgefühl
Tag 11-14: Langsame Stabilisierung, erste Anzeichen der Besserung
Woche 3-4: Deutliche Verbesserung, Rötung lässt nach, neue Pusteln werden seltener
So überstehen Sie die schwierige Phase:
- Führen Sie ein Foto-Tagebuch (täglich zur gleichen Zeit)
- Vermeiden Sie Spiegel-Kontrollen alle 5 Minuten
- Lenken Sie sich ab (Sport, Hobbys, Treffen)
- Erinnern Sie sich: Es MUSS erst schlimmer werden!
Verschreibungspflichtige Behandlungen (vom Hautarzt):
1. Metronidazol (z.B. Rosiced®, Metrogel®)
- Goldstandard der Behandlung
- Antibiotische und entzündungshemmende Wirkung
- Anwendung: 2x täglich für 8-12 Wochen
- Gut verträglich, kaum Nebenwirkungen
2. Erythromycin
- Alternative zu Metronidazol
- Besonders für Schwangere geeignet
- Anwendung: 2x täglich
3. Pimecrolimus (Elidel®)
- Calcineurin-Inhibitor
- Bei therapieresistenten Fällen
- Unterdrückt die Immunreaktion
4. Orale Antibiotika (schwere Fälle)
- Doxycyclin oder Minocyclin
- Niedrigdosiert über 6-12 Wochen
- Nur wenn topische Therapie versagt
Pflege & sichere Produkte
Nach der Nulltherapie gilt: Weniger ist mehr! Führen Sie Produkte einzeln und langsam wieder ein.
Sichere Inhaltsstoffe:
- Mineralische Öle (in Maßen)
- Squalan
- Glycerin (niedrig dosiert)
- Ceramide
- Zinkoxid
Empfohlene Produkte für den Wiedereinstieg:
- La Roche-Posay Toleriane Sensitive: Minimale Inhaltsstoffe, sehr gut verträglich
- Avène Tolerance Extreme: Für hochsensible Haut
- CeraVe Feuchtigkeitscreme: Mit Ceramiden, parfümfrei
- Physiogel Daily Moisture Therapy: Stärkt die Hautbarriere
Unbedingt meiden:
- Parfüm und ätherische Öle
- Alkohol (Alcohol denat.)
- Zu viele aktive Wirkstoffe (AHA, BHA, Retinol)
- Okklusive Texturen (sehr reichhaltige Cremes)
- Naturkosmetik mit vielen Pflanzenextrakten
Sonnenschutz ist ein Dilemma bei perioraler Dermatitis! Viele Sonnencremes können einen neuen Schub auslösen.
Die sichersten Optionen:
1. Mineralischer Sonnenschutz (physikalische Filter)
- Nur Zinkoxid und/oder Titandioxid
- Keine chemischen UV-Filter
- Empfehlung: La Roche-Posay Anthelios Mineral One
- Alternative: Avène Mineralischer Sonnenschutz SPF 50+
2. Puder-Sonnenschutz
- Ideal für empfindliche Haut
- Keine cremige Textur
- Z.B. ISDIN Fotoprotektor Mineral Brush
3. Physischer Schutz (beste Option!)
- Breitkrempige Hüte
- Schatten suchen
- UV-Schutzkleidung
- Mittagssonne meiden
Fluoridhaltige Zahnpasta kann tatsächlich periorale Dermatitis triggern! Besonders wenn der Ausschlag hauptsächlich um den Mund herum auftritt.
Empfohlene fluoridfreie Zahnpasten:
- Weleda Calendula Zahncreme: Natürlich, mild, ohne Fluorid
- Lavera Neutral Zahngel: Für hochsensible Haut
- Ajona Stomaticum: Konzentrat, sehr ergiebig
- Dr. Hauschka Med Zahncreme Sensitive: Salzbasiert
Weitere potenzielle Trigger in Zahnpasta:
- Sodium Lauryl Sulfate (SLS) - Schaumbildner
- Zimtaldehyd (in "frischen" Zahnpasten)
- Pfefferminzöl (kann reizen)
- Propolis (in Naturzahnpasten)
Lebensstil, Ernährung & Trigger
Die Ernährung spielt eine unterstützende Rolle bei der Heilung. Einige Lebensmittel können Entzündungen fördern und sollten gemieden werden.
Potenzielle Trigger-Lebensmittel:
- Scharfe Gewürze: Chili, Pfeffer, scharfe Soßen (reizen mechanisch)
- Heiße Getränke: Dampf und Hitze verschlimmern die Symptome
- Alkohol: Erweitert Gefäße, fördert Rötung
- Zitrusfrüchte: Säure kann bei Kontakt reizen
- Tomaten: Hoher Säuregehalt
- Zimt: Häufiger Kontaktallergen
Entzündungsfördernde Lebensmittel reduzieren:
- Zucker und Süßigkeiten
- Weißmehlprodukte
- Frittiertes und Fast Food
- Milchprodukte (bei manchen Betroffenen)
Hilfreiche Lebensmittel:
- Omega-3-reiche Fische (Lachs, Makrele)
- Grünes Blattgemüse
- Beeren (Antioxidantien)
- Nüsse und Samen
- Probiotische Lebensmittel (Joghurt, Kefir)
Hilfreiche Hausmittel (wissenschaftlich belegt):
✅ Schwarztee-Kompressen
- Gerbstoffe wirken entzündungshemmend und austrocknend
- Anwendung: Starken Schwarztee kochen, abkühlen, Kompressen 10 Min. auflegen
- 2-3x täglich in der akuten Phase
✅ Grüntee-Umschläge
- Antioxidantien beruhigen die Haut
- Weniger austrocknend als Schwarztee
✅ Kühlung
- Kühlpacks (in Tuch gewickelt) lindern Brennen
- Nie direkt auf die Haut!
Schädliche "Hausmittel" (unbedingt vermeiden!):
❌ Apfelessig - Zu sauer, reizt die ohnehin empfindliche Haut
❌ Teebaumöl - Hochallergen, kann Kontaktdermatitis auslösen
❌ Honig - Kann Poren verstopfen und klebt
❌ Zahnpasta - Viel zu aggressiv, enthält reizende Stoffe
❌ Backpulver - Zerstört den pH-Wert der Haut
❌ Eigelb-Masken - Proteine können Entzündungen verstärken
Unsicher, welche Behandlung für Sie richtig ist?
Zu den empfohlenen ProduktenHormone spielen eine bedeutende Rolle! Periorale Dermatitis tritt gehäuft bei hormonellen Umstellungen auf.
Typische hormonelle Trigger:
1. Antibabypille
- Besonders beim Absetzen der Pille
- Auch Wechsel des Präparats kann auslösen
- Gestagen-betonte Pillen sind problematischer
2. Schwangerschaft
- Häufig im 1. und 3. Trimester
- Hormonelle Achterbahn begünstigt Ausbrüche
- Behandlung erschwert (viele Medikamente tabu)
- Oft spontane Besserung nach Geburt
3. Menstruationszyklus
- Verschlimmerung vor der Periode
- Progesteron-Anstieg als Trigger
- Zyklustagebuch kann Muster aufzeigen
4. Wechseljahre
- Östrogen-Abfall verändert Hautbarriere
- Haut wird trockener und empfindlicher
• Mit Gynäkologen über alternative Verhütung sprechen
• In der Schwangerschaft: Strenge Nulltherapie, milde Pflege
• Hormonelle Balance unterstützen (Stress reduzieren, ausgewogen ernähren)
• Geduld haben - hormonell bedingte Schübe klingen oft von selbst ab

.png)
